تخيّل أن جسمك يتورم يومًا بعد يوم، والأطباء يقولون لا علاج نهائي — لكن الحقيقة مختلفة تمامًا. للحصول على علاج الليمفوديما بشكل صحيح، تحتاج إلى بروتوكول علمي متكامل، لا مجرد مسكّنات. في هذا المقال، كل ما تحتاج معرفته.
علاج الليمفوديما
الليمفوديما (Lymphedema) هي حالة طبية مزمنة تتمثل في تراكم السوائل الليمفاوية الغنية بالبروتينات داخل الأنسجة الرخوة في الجسم. يحدث هذا التراكم نتيجة وجود خلل، تلف، أو انسداد في الجهاز الليمفاوي، مما يؤدي إلى ظهور تورم مزمن يصيب في الغالب الأطراف مثل الذراعين أو الساقين، وقد يمتد في حالات أخرى ليشمل أجزاء مختلفة من الجسم.
يُعد الجهاز الليمفاوي شبكة دقيقة ومعقدة تتكون من الأوعية والعقد الليمفاوية، وتتمثل وظيفته الأساسية في الحفاظ على توازن السوائل في الجسم عن طريق تصفية السوائل الزائدة ومكافحة العدوى والأمراض. عندما تتعرض هذه الشبكة لأي ضرر يُعيق مسارها الطبيعي، تفقد قدرتها على تصريف السوائل بكفاءة، لتبدأ الأعراض في الظهور تدريجيًا. الوذمة اللمفية ليست مجرد عرض عابر أو تورم بسيط، بل هي حالة مرضية مستمرة تتطلب إدارة طبية دقيقة، حيث يؤدي إهمالها إلى تأثيرات سلبية ملموسة تعيق جودة الحياة اليومية وتحد من حركة المريض.

الفرق بين الليمفوديما الأولية والثانوية
لفهم طبيعة الليمفوديما بشكل أدق، يتم تصنيفها طبياً إلى نوعين رئيسيين بناءً على المسبب الأساسي:
- الليمفوديما الأولية: تنشأ هذه الحالة نتيجة خلل أو شذوذ خلقي في تطور الجهاز الليمفاوي أثناء مرحلة التكوين الجنيني. يمكن أن تظهر الأعراض منذ الولادة، أو قد تتأخر لتظهر في مرحلة الطفولة، أو حتى في مرحلة البلوغ المتقدمة دون وجود محفز خارجي واضح.
- الليمفوديما الثانوية: تُعد النوع الأكثر شيوعاً وانتشاراً. تحدث نتيجة تعرض الأوعية أو العقد الليمفاوية السليمة لضرر أو تلف خارجي. من أبرز مسبباتها العمليات الجراحية، العلاج الإشعاعي، أو التعرض لعدوى شديدة.
في سياق التوزيع الجغرافي، وخاصة في مناطق مثل مصر، الشرق الأوسط، والقارة الأفريقية، تُمثل الليمفوديما الثانوية الناتجة عن داء الفلاريا (المعروف بمرض الفيل) نسبة كبيرة ولا يستهان بها من إجمالي الحالات. تنتقل هذه العدوى الطفيلية عبر لدغات البعوض، وتستقر في الأوعية الليمفاوية مسببة انسدادها، مما يؤدي بمرور الوقت إلى تضخم شديد وتغير جذري في شكل الأطراف، وهو ما عُرف تاريخياً بـ ورم الفيل.
أسباب الإصابة بالليمفوديما
تتعدد الأسباب التي قد تؤدي إلى تلف الجهاز الليمفاوي وتطوير حالة الليمفوديما، ومن أبرزها:
- التدخلات الطبية لعلاج السرطان: يشمل ذلك الاستئصال الجراحي للعقد الليمفاوية (كما في جراحات أورام الثدي) أو توجيه العلاج الإشعاعي نحوها، مما يترك ندبات تعيق تدفق السائل الليمفاوي.
- داء الفلاريا (مرض الفيل): عدوى طفيلية تنتشر في المناطق الاستوائية وشبه الاستوائية عبر لدغ البعوض، وتستهدف تدمير القنوات الليمفاوية.
- الإصابات الجسدية العميقة: مثل التعرض لحروق شديدة أو حوادث تؤدي إلى تمزق وتلف الأوعية الليمفاوية.
- الالتهابات المتكررة: التعرض المستمر للالتهابات الجلدية أو الخلوية يُضعف كفاءة الجهاز اللمفاوي على المدى الطويل.
- السمنة المفرطة: تراكم الدهون الزائدة يشكل ضغطاً ميكانيكياً مستمراً على مسارات الليمفا، مما يُصعب عملية التصريف الطبيعي.
- القصور الوريدي المزمن: بعض أمراض الأوعية الدموية المتقدمة قد تؤثر بشكل غير مباشر على الأوعية الليمفاوية المجاورة.
عوامل خطر الإصابة بالليمفوديما
هناك فئات معينة تعتبر أكثر عُرضة من غيرها لتطوير الليمفوديما. يرتفع خطر الإصابة بشكل ملحوظ لدى الأشخاص الذين:
- خضعوا لجراحات استئصال الأورام التي تتضمن إزالة عقد ليمفاوية، مثل جراحات سرطان الثدي، سرطان عنق الرحم، أو سرطان البروستاتا.
- تلقوا جلسات علاج إشعاعي مكثف في مناطق تركز العقد الليمفاوية كالإبط، الحوض، أو الرقبة.
- يقيمون أو يسافرون بكثرة إلى المناطق الجغرافية الموبوءة بالطفيليات المسببة لداء الفلاريا.
- يعانون من السمنة أو زيادة الوزن المفرطة (حيث يتجاوز مؤشر كتلة الجسم لديهم 30).
- يمتلكون تاريخاً مرضياً يشمل تكرار الإصابة بالالتهابات الجلدية أو العدوى البكتيرية في الأطراف.
أعراض الليمفوديما المبكرة والمتقدمة
تتطور أعراض الليمفوديما تدريجياً، ومراقبتها في مراحلها الأولى يسهل عملية العلاج بشكل كبير.
الأعراض المبكرة
- الإحساس بثقل، امتلاء، أو انتفاخ غير مبرر في الطرف المصاب.
- مواجهة صعوبة ملحوظة في ارتداء الخواتم، الساعات، أو الأحذية المعتادة، خاصة في فترات الصباح.
- تغير في ملمس الجلد، حيث يبدو أكثر امتلاءً، شداً، أو لمعاناً من المعتاد.
- الشعور بألم خفيف، وخز، أو ضيق عام في المنطقة المصابة دون بذل مجهود شاق.
الأعراض المتقدمة
- تورم واضح، مستمر، وقاسٍ لا يستجيب لفترات الراحة أو لمحاولات رفع الطرف المصاب لأعلى.
- تصلب الجلد وزيادة سماكة الأنسجة الرخوة، وهي حالة تعرف طبياً بـ (التليف).
- تكرار نوبات التهابات الجلد، الحمرة، والالتهاب الخلوي الذي يتطلب تدخلاً بالمضادات الحيوية.
- ظهور تشققات، تقرحات، أو تسرب للسائل الليمفاوي من الجلد، مما يستدعي رعاية طبية عاجلة لتجنب تسمم الدم.
- في الحالات شديدة الإهمال، يحدث تشوه جذري في شكل الطرف المصاب، ويزداد حجمه بشكل مفرط ليشبه شكل قدم الفيل.
تشخيص الليمفوديما وطرق الفحص
لا يعتمد تشخيص الليمفوديما على فحص معملي أو إشعاعي واحد وحاسم، بل يتطلب تقييماً سريرياً متكاملاً ودقيقاً من قبل طبيب مختص، ويشمل هذا التقييم:
- التاريخ الطبي المفصل: مراجعة السجل المرضي للمريض، بما في ذلك أي جراحات سابقة، علاجات إشعاعية، أمراض مزمنة، ومناطق السفر أو الإقامة.
- الفحص السريري المباشر: يتضمن قياس محيط الأطراف المصابة والسليمة ومقارنتها بدقة، بالإضافة إلى إجراء اختبار ستيمر (Stemmer’s sign)، والذي يتمثل في محاولة إمساك طية جلدية عند قاعدة أصابع القدم أو اليد؛ فإذا تعذر ذلك بسبب سماكة الجلد، يُعد مؤشراً قوياً على الإصابة.
- التصوير بالرنين المغناطيسي (MRI) أو الموجات فوق الصوتية (Ultrasound): تُستخدم هذه التقنيات لاستبعاد أي مسببات أخرى للتورم مثل جلطات الأوردة العميقة أو الأورام.
- الليمفوسينتيغرافي (Lymphoscintigraphy): يُعد الفحص الإشعاعي الأكثر تخصصاً ودقة لتقييم التشريح والوظيفة الحيوية للجهاز الليمفاوي، حيث يتم حقن مادة مشعة آمنة وتتبع مسارها عبر الأوعية الليمفاوية للكشف عن مناطق الانسداد.
درجات وأنواع الليمفوديما
تُصنف الليمفوديما إلى عدة درجات لتحديد مدى تقدم الحالة واختيار الخطة العلاجية الأنسب:
| الدرجة | الوصف السريري للحالة |
| الدرجة 0 | تُعرف بمرحلة الكمون. الجهاز اللمفاوي متضرر بالفعل، ولكن لا يوجد تورم مرئي أو ملموس بعد. قد تستمر هذه المرحلة لأشهر أو سنوات قبل ظهور الأعراض. |
| الدرجة 1 | ظهور تورم ناعم يترك أثراً عند الضغط عليه (Pitting edema). يمكن أن يختفي التورم أو يقل بشكل ملحوظ عند رفع الطرف المصاب لفترة. |
| الدرجة 2 | التورم يصبح أكثر قساوة ولا يترك أثراً عند الضغط. لا يختفي التورم بمجرد رفع الطرف، وتبدأ الأنسجة في مرحلة التصلب ولكن بدون تغيرات جلدية شديدة. |
| الدرجة 3 | المرحلة المتقدمة (داء الفيل). تورم صلب جداً، تليف واسع النطاق، وتغيرات جلدية واضحة تشمل زيادة سماكة الجلد وظهور نتوءات وتقرحات. |
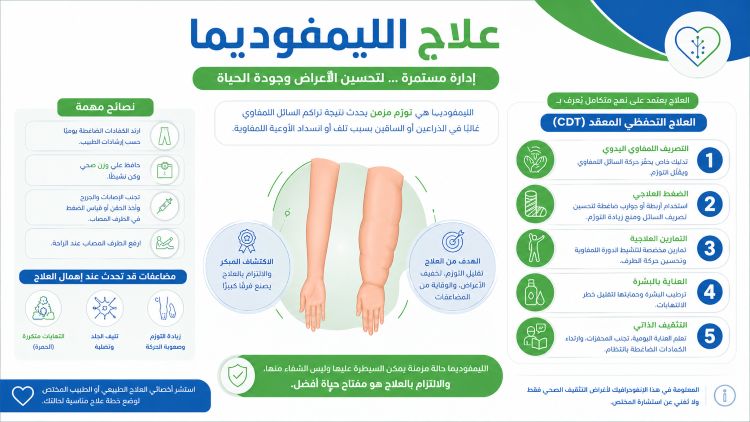
علاج الليمفوديما بدون جراحة
إن الغالبية العظمى من حالات الليمفوديما يمكن إدارتها والسيطرة عليها بنجاح دون الحاجة إلى أي تدخل جراحي. يعتمد البروتوكول العلمي المعتمد عالمياً والموصى به من قبل المنظمات الصحية على ما يُعرف بـ العلاج الطبيعي المتكامل لإزالة الاحتقان (CDT – Complete Decongestive Therapy). يتم تقديم هذا البروتوكول في مراكز التميز للعلاج الطبيعي المتخصصة، ويرتكز على أربعة محاور أساسية متكاملة:
- التصريف الليمفاوي اليدوي (MLD): تقنية يدوية متخصصة لتحفيز السوائل وتوجيهها.
- الضمادات الضاغطة متعددة الطبقات: تُستخدم لمنع عودة تجمع السوائل بعد جلسات التصريف.
- التمارين العلاجية المخصصة: تمارين حركية مدروسة تعمل كمضخة طبيعية للسوائل.
- العناية الدقيقة بالجلد: ترطيب الجلد وتنظيفه المستمر للوقاية من التشققات والالتهابات البكتيرية.
العلاج الطبيعي لمرضى الليمفوديما
يجب التنويه إلى أن العلاج الفيزيائي اللمفاوي يختلف تماماً عن جلسات التدليك الاسترخائي التقليدية. إنه تخصص طبي دقيق يتطلب إشراف معالج فيزيائي مؤهل ومُدرب بعمق على تشريح وفسيولوجيا الجهاز الليمفاوي، وعلى تطبيق بروتوكولات التصريف العالمية.
تبدأ جلسة العلاج الطبيعي بتقييم شامل لحالة المريض، حجم التورم، وحالة الجلد. بناءً على ذلك، يقوم المعالج بتطبيق تقنيات يدوية مدروسة تهدف إلى فتح مسارات بديلة وإعادة توجيه السوائل الليمفاوية المحتبسة نحو العقد الليمفاوية السليمة.
النتائج في هذا النوع من العلاج لا تظهر في لمح البصر؛ بل تتطلب خطة علاجية منتظمة، التزاماً من المريض، ووقتاً يمتد على مدار أسابيع. ومع ذلك، فإن التحسن الملموس في تقليل حجم التورم وتخفيف الشعور بالثقل غالباً ما يبدأ في الظهور منذ الجلسات الأولى لمعظم المرضى.
تمارين تساعد في تقليل التورم الليمفاوي
رغم أن التمارين الرياضية لا تُغني بأي حال عن العلاج الطبيعي المتكامل، إلا أنها تظل ركيزة أساسية لا غنى عنها في الإدارة اليومية للحالة. من أبرز التمارين والأنشطة الموصى بها:
- تمارين الضخ العضلي: مثل تحريك مفصل الكاحل أو الرسغ بحركات دائرية ومرنة، مما يساعد على انقباض العضلات المحيطة بالأوعية وتنشيط ضخ السوائل.
- المشي المنتظم: يُعد رياضة ممتازة، بشرط ممارسته مع ارتداء الحذاء المناسب والجورب الضاغط الموصوف طبياً لدعم الأوعية.
- السباحة والتمارين المائية: توفر المياه ضغطاً هيدروستاتيكياً طبيعياً ومتوازناً يعمل بمثابة تصريف لطيف ومستمر للجهاز اللمفاوي دون إجهاد المفاصل.
- تمارين التنفس الحجابي (التنفس البطني العميق): تُحدث هذه التمارين تغييراً في الضغط داخل التجويف الصدري والبطني، مما يُنشط حركة الليمفا في الجذع ويُحسن الدورة الليمفاوية العامة.
- رفع الأطراف: يُنصح برفع الطرف المصاب فوق مستوى القلب أثناء فترات النوم أو الراحة لتسهيل عملية تصريف السوائل بالاعتماد على قوة الجاذبية.
ملاحظة هامة: يجب تجنب الانخراط في الرياضات عالية الشدة أو رفع الأوزان الثقيلة بشكل مفاجئ دون الرجوع واستشارة المعالج الطبيعي المتخصص لضمان عدم تفاقم التورم.
دور التدليك اللمفاوي في العلاج
التدليك اللمفاوي اليدوي (Manual Lymphatic Drainage) يختلف كلياً في تقنيته وأهدافه عن التدليك العلاجي أو الرياضي العميق. في هذه التقنية، لا يستهدف المعالج العضلات، بل يستهدف الأوعية الليمفاوية الموجودة مباشرة تحت سطح الجلد.
يستخدم المعالج ضغطاً خفيفاً جداً ولطيفاً، مصحوباً بحركات إيقاعية وبطيئة تحاكي تماماً الانقباض والانبساط الطبيعي للأوعية الليمفاوية. الهدف الأساسي من هذه الحركات هو تفكيك السوائل البروتينية الراكدة وتحريكها بلطف من المناطق المتورمة والمصابة باتجاه عقد ليمفاوية سليمة ونشطة قادرة على تصفيتها ومعالجتها وإعادتها لمجرى الدم.
تستغرق الجلسة العلاجية الواحدة عادة ما بين 45 إلى 60 دقيقة. وفي المرحلة الحادة من العلاج (مرحلة إزالة الاحتقان)، قد يحتاج المريض إلى ما يتراوح بين 10 إلى 20 جلسة مكثفة، تليها مرحلة الصيانة التي تتضمن جلسات دورية متباعدة للحفاظ على النتائج.
يجب التحذير بشدة من محاولة تطبيق هذه التقنية ذاتياً دون تلقي التدريب الصحيح من المختصين؛ فالضغط المفرط أو التوجيه في الاتجاه الخاطئ للمسارات الليمفاوية يمكن أن يؤدي إلى نتائج عكسية ويُفاقم من حالة التورم.
استخدام الملابس الضاغطة في علاج الليمفوديما
تعتبر الجوارب والأكمام الضاغطة أداة طبية متخصصة وليست مجرد ملابس اعتيادية، حيث تُمثل حجر الزاوية في خطة السيطرة على التورم الليمفاوي، خاصة بعد الانتهاء من مرحلة التصريف الليمفاوي اليدوي. تهدف هذه الملابس إلى الحفاظ على النتائج العلاجية المحققة ومنع السوائل الليمفاوية من التراكم مجددا في الأنسجة.
لضمان الفعالية القصوى لهذه الملابس، يجب مراعاة المعايير التالية:
- التفصيل والمقاس: تُقاس وتُفصَّل بدقة متناهية لتتطابق مع المقاسات الفردية للطرف المصاب، مما يضمن توزيع الضغط بشكل مدروس.
- أوقات الارتداء: يُنصح بارتدائها طوال ساعات النهار وأثناء ممارسة الأنشطة اليومية، بينما تُخلع عند النوم في الغالبية العظمى من الحالات، لتجنب التأثير على الدورة الدموية أثناء الراحة.
- الصلاحية والاستبدال: تفقد الأنسجة الضاغطة مرونتها بمرور الوقت، لذا يجب استبدالها كل 3 إلى 6 أشهر، أو فور ملاحظة ترهلها وفقدانها لخصائص الضغط المطلوبة.
- تحديد درجة الضغط: لا تُشترى هذه الملابس بشكل عشوائي، بل يجب أن تُحدَّد درجة الضغط بدقة من قِبَل الطبيب المختص أو المعالج الفيزيائي بناء على حالة المريض ومرحلة المرض.
العلاج الدوائي للليمفوديما
من الناحية الطبية، لا يتوفر حتى الآن علاج دوائي جذري يقضي على الليمفوديما بشكل مباشر، إلا أن الأدوية تلعب دورا حيويا في السيطرة على المضاعفات المصاحبة وإدارتها بفعالية. تشمل البروتوكولات الدوائية ما يلي:
- المضادات الحيوية: تُعد من أهم الأدوية المستخدمة، وتُصرف للتدخل السريع عند حدوث التهابات الجلد، مثل الحمرة أو الالتهابات الخلوية المتكررة. تبرز أهميتها في أن كل نوبة التهاب تُحدث تلفا إضافيا في الأوعية الليمفاوية المتبقية، مما يُفاقم التورم.
- مضادات الطفيليات: تُستخدم عقاقير مثل الإيفرمكتين في حالات محددة، وتحديدا عندما تكون الليمفوديما ناتجة عن الإصابة بداء الفلاريا الليمفاوية (عدوى طفيلية).
- مدرات البول: يوصي الأطباء عموما بتجنب استخدام مدرات البول للسيطرة على التورم الليمفاوي. فرغم أنها تسحب الماء، إلا أنها تترك جزيئات البروتين متراكمة ومُركّزة في الأنسجة، مما يؤدي إلى زيادة التليف وتفاقم الحالة على المدى الطويل.
أحدث طرق علاج الليمفوديما
شهد تخصص علاج الأوعية الليمفاوية تطورات تقنية ملحوظة في السنوات الأخيرة، مما وفر خيارات متقدمة تُضاف إلى العلاج التحفظي التقليدي. من أبرز هذه التقنيات:
- الضغط الهوائي المتقطع (IPC): أجهزة متطورة تعتمد على ضخ الهواء بإيقاع مدروس داخل أكياس أو أكمام تُلف حول الطرف المصاب. تحاكي هذه العملية آلية التصريف الليمفاوي الطبيعي للجسم وتُعد مكملا ممتازا لعمل جلسات التدليك اليدوي.
- التحفيز الكهربائي اللمفاوي: تقنية تهدف إلى تنشيط وزيادة معدل انقباض الأوعية الليمفاوية الدقيقة، مما يعزز من قدرتها على دفع السائل الليمفاوي المحتبس.
- العلاج بالليزر منخفض الطاقة (LLLT): يُستخدم هذا الإجراء لتسليط موجات ضوئية محددة تعمل على تقليل التليف النسيجي وتحسين صحة ووظيفة الأنسجة الرخوة المتضررة.
- شفط الدهون (Liposuction) المتخصص: يُلجأ إليه في المراحل المتأخرة جدا من المرض، حيث يكون السائل الليمفاوي قد تحول إلى أنسجة دهنية وتليف واضح لا يستجيب للتصريف اليدوي.
متى تكون الجراحة ضرورية لعلاج الليمفوديما؟
تظل الجراحة خيارا ثانويا ولا تُطرح كخط دفاع أول للتعامل مع الليمفوديما، ولكنها تصبح ضرورة طبية في حالات محددة، تشمل:
- فشل العلاج التحفظي: عدم استجابة المريض للعلاج الطبيعي والتصريف الليمفاوي رغم التطبيق الكامل والمنتظم لعدة أشهر.
- الليمفوديما من الدرجة الثالثة: وصول المريض لمراحل متأخرة مصحوبة بتليف شديد وتغير جذري وتشوه في شكل وحجم الطرف.
- التهابات خطيرة متكررة: تكرار نوبات العدوى الشديدة التي لا يمكن السيطرة عليها باستخدام العلاج المحافظ.
تشتمل الخيارات الجراحية الحديثة على إجراءات ميكروسكوبية دقيقة، مثل إعادة تحويل الأوعية الليمفاوية الدقيقة للأوردة (LVA)، ونقل العقد الليمفاوية الدقيقة (VLNT)، بالإضافة إلى شفط الدهون الليمفاوي. وتشترط جميع هذه العمليات إجراؤها على يد جراح متخصص في الأوعية الدموية والليمفاوية الدقيقة.
العناية اليومية للمصابين بالليمفوديما
تعتبر العناية الذاتية والوقاية من الالتهابات خط الدفاع الأول والأهم في حياة المريض، وتتطلب التزاما روتينيا صارما بالنقاط التالية:
- الترطيب المستمر: دهن الجلد يوميا باستخدام كريمات مرطبة خالية من العطور لتجنب الجفاف والتشققات التي قد تكون منفذا للبكتيريا.
- تجنب الحرارة العالية: الابتعاد عن الأجواء شديدة الحرارة والحمامات الساخنة جدا، حيث تتسبب الحرارة في توسع الأوعية وزيادة تدفق السوائل وتراكمها.
- الحماية من الإصابات: أخذ الحيطة التامة لحماية الطرف المصاب من الجروح، أو لدغات الحشرات، أو الحروق (بما فيها حروق الشمس).
- الوقاية أثناء الأنشطة: ارتداء قفازات واقية وسميكة عند القيام بالأعمال المنزلية، أو الطبخ، أو العناية بالحديقة.
- العناية بالأظافر: قص الأظافر بحذر شديد وبطريقة مستقيمة لتجنب إحداث أي جرح دقيق في الجلد المحيط قد يتطور إلى عدوى بكتيرية.
- المراقبة المستمرة: الفحص اليومي للطرف لرصد أي علامات غير طبيعية (مثل الاحمرار، أو ارتفاع حرارة الجلد، أو زيادة مفاجئة في التورم) والتواصل الفوري مع الطبيب عند ملاحظتها.
التغذية المناسبة لمرضى الليمفوديما
رغم عدم وجود نظام غذائي سحري يُشفي من الليمفوديما، إلا أن نمط التغذية يلعب دورا محوريا في إدارة الحالة وتقليل حدة الأعراض:
- الحد من الصوديوم: تقليل تناول الملح والأطعمة المالحة يُعد خطوة أساسية لمنع احتباس السوائل العام في الجسم، والذي ينعكس سلبا على التورم الليمفاوي.
- البروتين الكافي: يجب تناول كميات معتدلة وكافية من البروتين. التقييد المفرط للبروتين يُعد خطأ شائعا، حيث إن وجود البروتين في الدم يُساعد على سحب السوائل الزائدة من الأنسجة عبر الخاصية الأسموزية.
- تجنب الدهون المتحولة: الابتعاد التام عن الأطعمة المصنعة والدهون المتحولة التي ترفع مستويات الالتهاب في الجسم وتزيد من العبء على الجهاز الليمفاوي.
- الترطيب الجيد: الإكثار من شرب المياه النقية. الاعتقاد بأن شرب الماء يزيد التورم هو اعتقاد خاطئ؛ فالترطيب الجيد يسهل حركة السوائل ويُحسّن من كفاءة التدفق الليمفاوي.
- مضادات الأكسدة: التركيز على إدراج الخضروات والفواكه الطازجة الغنية بمضادات الأكسدة في الوجبات اليومية لتقليل الالتهابات المزمنة ودعم صحة الأنسجة.
مضاعفات الليمفوديما إذا لم تُعالج
إهمال التورم الليمفاوي والتراخي في تطبيق الخطط العلاجية يؤدي إلى تدهور حتمي يصحبه مضاعفات بالغة الخطورة، أبرزها:
- التهاب النسيج الخلوي (Cellulitis): نوبات متكررة من العدوى البكتيرية الحادة في الجلد، والتي قد تتفاقم في الحالات الشديدة لتصل إلى تعفن الدم المهدد للحياة.
- التليف والتصلب النسيجي: تحول السوائل المتراكمة تدريجيا إلى أنسجة متليفة صلبة بشكل لا رجعة فيه، مما يزيد من حجم الطرف ويجعله قاسيا.
- سرطان الأوعية اللمفاوية (Lymphangiosarcoma): رغم ندرته، إلا أنه يعد من أشرس المضاعفات المرتبطة بحالات الليمفوديما المزمنة التي تُركت دون علاج لسنوات طويلة (ويُعرف بمتلازمة ستيوارت-تريفيز).
- العجز الوظيفي: ثقل الطرف وصعوبة تحريكه يؤدي إلى فقدان القدرة على أداء المهام اليومية، مما يؤثر على حركة المريض واستقلاليته.
- التأثير النفسي: ينعكس التشوه الجسدي وتقييد النشاط الحركي بشكل مباشر على صحة المريض النفسية، مما يسبب القلق المستمر ونوبات من الاكتئاب والعزلة الاجتماعية.
الوقاية من تفاقم الليمفوديما
يجب على المرضى الذين خضعوا لعمليات جراحية تضمنت استئصال العقد الليمفاوية (كمرضى سرطان الثدي مثلا) الالتزام بقواعد صارمة للوقاية من ظهور أو تفاقم الليمفوديما في الطرف المعرض للخطر:
- حماية الطرف طبيًا: يُمنع منعا باتا استخدام الطرف المتأثر (الذراع أو الساق) لقياس ضغط الدم، أو لسحب عينات الدم، أو لإعطاء الحقن الوريدية.
- تجنب الحرارة المتطرفة: الابتعاد الكامل عن الحمامات الساخنة جدا، أو غرف الساونا، أو التعرض المباشر والمطول لأشعة الشمس الحارقة.
- إدارة الوزن: الحفاظ على مؤشر كتلة جسم (BMI) صحي. السمنة تُعد من أقوى عوامل الخطر التي تُحفز ظهور الليمفوديما وتزيد من صعوبة علاجها.
- التدخل المبكر: التبليغ الطبي الفوري عن أي تورم يُلاحظ على الطرف، مهما بدا خفيفا، حتى وإن ظهر بعد سنوات عديدة من الإجراء الجراحي الأصلي.
- إجراءات السفر: الالتزام بارتداء الجورب أو الكم الضاغط أثناء رحلات السفر الجوي، حيث إن التغيرات والانخفاض في الضغط الجوي داخل مقصورة الطائرة تُحفز بشكل كبير توسع الأنسجة وتراكم السوائل الليمفاوية.
الأسئلة الشائعة عن علاج الليمفوديما
ما هي أعراض الليمفوديما؟
التورم المستمر في ذراع أو ساق، ثقل أو خدر في الطرف، صعوبة تحريك المفاصل، وتكرار التهابات الجلد في نفس المنطقة.
ما هي الليمفوديما؟
اضطراب مزمن في الجهاز الليمفاوي يسبب تراكم السوائل في الأنسجة الرخوة، ويظهر على شكل تورم مستمر في الأطراف أو أجزاء أخرى من الجسم.
ما الدواء المناسب لالتهاب الغدد الليمفاوية؟
يعتمد على السبب — إذا كان بكتيريًا فالمضادات الحيوية، وإذا كان ناتجًا عن عدوى فيروسية فيكفي العلاج العَرَضي. التشخيص الصحيح من الطبيب ضروري قبل أي دواء.
الليمفوديما علاج — هل يوجد شفاء نهائي؟
الليمفوديما حالة مزمنة لا تُشفى نهائيًا في معظم الحالات، لكنها تُدار بشكل ممتاز بالعلاج المتكامل. كثير من المرضى يعيشون حياة طبيعية كاملة مع خطة علاجية صحيحة.
ما هي العلامات المبكرة للوذمة اللمفية؟
إحساس بثقل في الطرف، صعوبة ارتداء الخاتم أو الحذاء في الصباح، وانتفاخ خفيف يختفي بالراحة ثم يعود تدريجيًا.
ما هي أول علامات سرطان الغدد الليمفاوية؟
سرطان الغدد الليمفاوية مختلف عن الليمفوديما — يبدأ عادةً بتضخم غدد في الرقبة أو الإبط أو الفخذ دون ألم، مصحوبًا أحيانًا بإرهاق، حمى ليلية، وفقدان وزن غير مبرر.
ما هو جهاز علاج الليمفوديما؟
الأكثر استخدامًا هو جهاز الضغط الهوائي المتقطع (Pneumatic Compression Device)، وهو يُلف الطرف بأكياس هوائية تضخ وتُفرغ الهواء بإيقاع يُحاكي التصريف الليمفاوي الطبيعي.
مركز التميز للعلاج الطبيعي
إذا كنت تبحث عن علاج متكامل للوذمة اللمفية في المنطقة الشرقية بالسعودية، فمركز التميز للعلاج الطبيعي يقدم بروتوكول CDT الكامل بأحدث الأجهزة والتقنيات المعتمدة، تحت إشراف متخصصين مدرّبين على العلاج الفيزيائي اللمفاوي.
معلومات التواصل والحجز:
- واتساب: 966-558118228 | 966-551332955
- البريد: info@attamyuzph.com
- العنوان: 8361 3أ، 4800، الدمام 32256، المملكة العربية السعودية
- أوقات العمل: السبت – الخميس، 12 ظهرًا حتى 9 مساءً
تابع عروضنا المستمرة على انستغرام